Wegenerova granulomatoza je neuobičajeni poremećaj, koji uzrokuje upalu krvnih žila, koja ograničava protok krvi u različite organe.
Wegenerova granulomatoza najčešće utječe na bubrege, pluća i dišne puteve, a ograničen protok krvi do tih organa može ih oštetiti.
Osim upale krvnih žila, Wegenerova granulomatoza stvara vrstu upalnog tkiva poznatog kao granulom, koji se nalazi oko krvnih žila i može uništiti normalno tkivo.
Uzrok Wegenerove granulomatoze nije poznat. Rana dijagnoza i liječenje može dovesti do punog oporavka, dok izostanak liječenja može biti koban, najčešće zbog zatajenja bubrega.
Uz rano dijagnosticiranje i odgovarajuće liječenje, oporavak je moguć u nekoliko mjeseci. U nekim slučajevima može biti potrebno duže liječenje. Budući da se bolest može vratiti, liječnik će nastaviti pratiti vaše stanje nakon liječenja. Terapija za Wegenerovu granulomatozu najčešće uključuje kortikosteroide i imunosupresivne lijekove.
Uzrok je nepoznat, iako su vjerojatno u pozadini imunološki otkloni. Incidencija iznosi oko 40/milijun stanovnika, najčešća je u bijelaca, ali se javlja u svim etničkim i dobnim skupinama, s prosječnim početkom oko 40. god.
Uzrok Wegenerove granulomatoze
Wegenerova granulomatoza je posljedica nekrotizirajućeg vaskulitisa malih arterija i vena sa stvaranjem granuloma u žilama i izvan njih. Nalaze se orijaške polinuklearne stanice, osobito u plućima. Premda su većinom oštećeni dišni putovi, pluća i bubrezi, bolest može zahvatiti skoro svaki organ. U nosu i nazofarinksu dolazi do upalnih promjena, stvaranja granuloma i nekroze. U plućima se tipično stvaraju infiltrati s brojnim kavitetima. U bubrezima se u početku javlja fokalni glomerulonefritis koji često prelazi u proliferacijski sa stvaranjem polumjeseca. Moguć je i nekrotizirajući vaskulitis, no granulomi bubrega su rijetki.
Simptomi Wegenerove granulomatoze
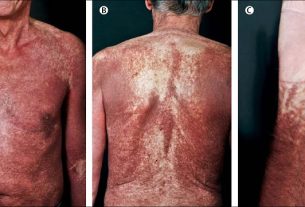
Bolest može početi naglo ili postupno. Prve simptome obično daje dišni sustav―nos, sinusi, uho, dušnik―u vidu krvarenja iz nosa, upale sinusa, infekcije srednjeg uha (otitis media), kašlja te iskašljavanja krvi. Rub nosa postaje crven i hrapav, te lagano krvari. Može se javiti groznica, opće loše stanje (slabost), gubitak apetita, bol i oticanje zglobova, te upala oka ili uha. Bolest može zahvatiti arterije srca i uzrokovati bol u prsima ili srčani udar (infarkt miokarda), ili može zahvatiti mozak i kralješničnu moždinu, te tako proizvesti simptome slične nekim neurološkim bolestima.
Bolest može napredovati u generalizirani oblik (diseminirani oblik) koji se očituje upalom krvnih žila u čitavom tijelu. Javljaju se ranice na koži koje se šire i mogu uzrokovati ožiljkaste promjene kože. Oštećenje bubrega, koje je uobičajeno u ovom stadiju Wegenerove granulomatoze, može varirati od blagog do vrlo ozbiljnog i po život opasnog stupnja. Ozbiljan poremećaj rada bubrega može dovesti do porasta krvnog tlaka i nakupljanja štetnih tvari u krvi (uremija). Ponekad su od velikih organa jedino zahvaćena pluća. U plućima mogu nastati granulomi koji otežavaju disanje. Anemija je česta i može biti vrlo izražena.
Oporavak može nastupiti spontano, ali bez liječenja Wegenerova granulomatoza često napreduje i može imati smrtni ishod.
Dijagnoza Wegenerove granulomatoze
Sumnju na Wegenerovu granulomatozu pobuđuju kronični, nejasni dišni simptomi, navlastito uz lezije drugih organskih sustava, posebno bubrega.
Dijagnostički su najkorisnije pretrage biopsija i određivanje ANCA. U oko 90% bolesnika s oštećenjem bubrega i dišnih putova nazočni su ANCA reaktivni na proteinazu–3 (c–ANCA), ali samo u oko 70% onih bez nefropatije. Specifičnost c–ANCA je visoka, ali nije patognomonična. Za definitivnu potvrdu se traži histološki nalaz nekrotizirajućeg granulomatoznog vaskulitisa u osobe s dišnim simptomima i znacima glomerulonefritisa. Najpristupačnija su tkiva nosa i sinusa, ali ne pružaju uvijek dijagnostički materijal. Najzgodnije je prvo bioptirati najsumnjivije lezije, ali je najpouzdanije uzorkovati pluća. Taj zahvat ne treba odgađati ako postoje plućne promjene, a najbolji pristup zahvaćenom tkivu pruža otvorena torakotomija. Radi procjene bubrežnog oštećenja traga se za proteinurijom, hematurijom i eritrocitnim cilindrima u urinu. Ako su ti nalazi pozitivni, posebno uz porast serumskog kreatinina, indicirana je biopsija bubrega. Ova pretraga međutim neće pokazati granulome pa je u dijagnostičkom smislu manje vrijedna od drugih biopsija.
Leukocitoza je vrlo česta, kao i anemija, koja zna biti teška. Eozinofilija je rijetka. Pri aktivnoj upali ubrzana je SE, nerijetko uz blagu hipergamaglobulinemiju.
U diferencijalnu dijagnozu idu PAN, Churg–Straussova bolest, mikroskopski poliangiitis, renovaskularna faza infektivnog endokarditisa i SLE. Uz izrazito oštećenje pluća vjerojatnost PAN je vrlo niska, a isključuju je bioptički nalazi granuloma. Churg–Straussova bolest i mikroskopski poliangiitis se razlikuju po izočnosti nazalnih lezija i po nalazu ANCA reaktivnih na mijeloperoksidazu (p– ANCA), a eozinofilija je izrazitija. Infektivni endokarditis razlučuju klinički nalazi i hemokulture. SLE se razlikuje po nazočnosti ANA, ponekad i po niskom komplementu.
Prognoza i liječenje Wegenerove granulomatoze
Bolesnici s ograničenom bolesti znaju nositi nosne i plućne promjene s neznatnim ili nikakvim općim smetnjama. Plućne lezije se znaju spontano popraviti ili pogoršati. Kad se jednom pokrene difuzni vaskulitis, sindrom brzo napreduje prema uremiji i bez terapijske intervencije brzo vodi letalnom ishodu.
Primjena imunosupresiva je radikalno popravila prognozu. Zato je presudna rana dijagnoza i primjerena terapija: postiže se visoka stopa remisija, a renalne se komplikacije bitno smanjuju ili otklanjaju.
Lijek izbora je ciklofosfamid (oko 2 mg/kg PO 1×/dan). Neophodno je pomno hidriranje da se smanji opasnost hemoragijskog cistitisa, hematurije i karcinoma mjehura. Istodobno se daju i kortikosteroidi radi suzbijanja edematozne komponente vaskulitisa (prednison 1 mg/kg PO 1×/dan). Nakon 2–3 mjeseca doza steroida se snižava sve dok se bolesnik ne može održavati samo na ciklofosfamidu PO (za održavanje remisija dugoročno davanje je slabije učinkovito). Nakon postizanja kliničke remisije liječenje ciklofosfamidom se nastavlja kroz ≥1 god., nakon čega se dnevna doza snižava svako 2–3 mj. za 25 mg. Aktivnost bolesti se procjenjuje kliničkom slikom, radiogramom prsnog koša, analizom urina i drugim pretragama bubrežnih funkcija. Dolazi i do normaliziranja c–ANCA, ali to nije bitan pokazatelj. Bolesnici koji ostvare remisiju uz ciklofosfamid mogu nastaviti održavanje pomoću metotreksata ≤20– 25 mg PO 1×/tjedan. Azatioprin predstavlja manje djelotvornu alternativu.
Radi prevencije sekundarne Pneumocystis pneumonije mnogi stručnjaci propisuju dugoročnu profilaksu trimetoprim–sulfametoksazolom (160/800 mg PO 1×/dan).
Ovakvim se liječenjem postižu dugotrajne, potpune remisije, čak i kod uznapredovalih, aktivnih procesa. Uremičarima se pokazala uspješnom transplantacija bubrega, ali su se u jednom kadaveričnom presatku razvile bubrežne lezije tipične za Wegenerovu granulomatozu. Povećana incidencija solidnih tumora i karcinoma mokraćnog mjehura nakon više godina vjerojatno je posljedica visokih doza ciklofosfamida.
Klinički tok
Neliječena bolest ima stopu smrtnosti od 90% za svega 2 godine. Uz odgovarajuće liječenje moguće je postići zaliječenje uz samo povremenu ponovnu aktivaciju bolesti.
Preuzeto uglavnom sa www.msd-prirucnici.placebo.hr